HAI DOLORE AL GINOCCHIO? ZOPPICHI E CAMMINARE E’ DIFFICILE? HAI UN REFERTO CHE PARLA DI GONARTROSI?
1° passo: scopri di più sull’artrosi di ginocchio’;
2° passo: consulta le raccomandazioni;
3° passo: se hai bisogno di una mano, CONTATTACI.
FACCIAMO CHIAREZZA: DEFINIZIONI, SEGNI, SINTOMI E DIFFICOLTA’
L’osteoartrosi, nota comunemente come artrosi o nel caso del ginocchio come gonartrosi, è definita classicamente come una condizione clinica degenerativa della cartilagine articolare, correlata all’invecchiamento. E’ una patologia molto diffusa nella popolazione e può colpire sostanzialmente tutte le articolazioni del nostro corpo.
Per interpretare correttamente questa definizione, però, sono necessarie due precisazioni:
– per “invecchiamento”, in biologia, s’intende il progressivo cambiamento di struttura e funzione dei tessuti associato all’avanzare dell’età, non all’età avanzata (ad es. dai 30 ai 35 anni assistiamo a tali cambiamenti, ma non possiamo parlare certo di età avanzata);
– con il termine “condizione clinica” si fa riferimento al fatto che non è sufficiente un esame strumentale (ad es. radiografia, risonanza magnetica, tomografia computerizzata, etc.) per parlare di artrosi, è necessario che siano presenti dei sintomi, tra i quali i più comuni sono dolore e rigidità.
Da alcuni studi emerge come l’articolazione del ginocchio sia fra le più colpite dall’artrosi, assieme a colonna vertebrale, mano ed anca. Inoltre, le statistiche riportano che dai 45 ai 64 anni questa patologia colpisce il 3,9% circa dei maschi ed il 9,5% circa delle femmine, mentre oltre i 65 anni d’età la gonartrosi affligge il 10,3% circa dei maschi ed il 17,2% circa delle femmine.
I sintomi dell’artrosi di ginocchio (artrosi dell’articolazione femoro-tibiale, con o senza interessamento dell’articolazione femoro-rotulea) sono:
- dolore “meccanico”, che solitamente peggiora la sera e migliora con il riposo;
- sensazione di cedimento articolare in carico (portando il peso corporeo sull’arto malato, ad es. camminando, “si sente il ginocchio che cede”);
- rigidità mattutina o da inattività, che di norma regredisce entro 30-60 minuti, con il movimento;
- una sensazione di tensione o gonfiore posteriormente, a livello del cavo popliteo (posteriormente al ginocchio), può essere tal volta presente a causa della cisti di Baker, che consiste in un accumulo di essudato infiammatorio nella parte posteriore della capsula articolare;
- dolore a riposo e durante la notte, tipicamente nelle fasi avanzate;
- infine, un segno tipico, facilmente percepibile anche dal Paziente stesso (che quindi può essere riportato tra i sintomi), è il crepitio articolare, che consiste in un rumore come di “una grattugia” proveniente dall’articolazione tibio-femorale/patello-femorale (è importante però sottolineare come molti “rumori” articolari siano assolutamente benigni e presenti anche nelle persone sane).
Ma quando parliamo di “dolore al ginocchio”, dove viene percepito questo sintomo?
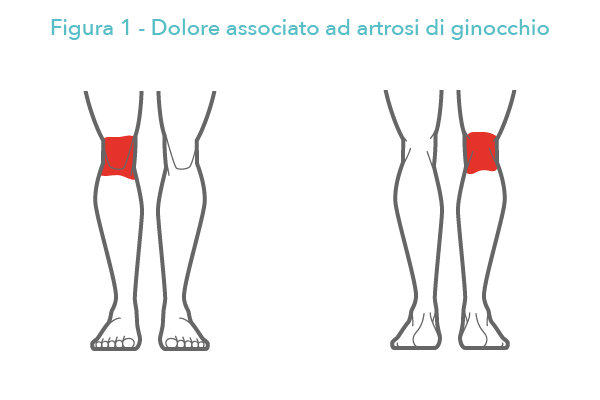
La perdita di mobilità (rigidità) ed il dolore riducono la funzionalità di quest’importante articolazione. La persona che soffre di gonartrosi, in base al grado di questa, riporterà:
- difficoltà nel muovere liberamente il ginocchio durante le attività della vita quotidiana, in particolare il deficit di estensione (impossibilità di “raddrizzare” il ginocchio) renderà difficile e/o doloroso il cammino;
- dolore nello stare in piedi a lungo;
- una zoppia, detta “di fuga”, associata al dolore / cedimento del ginocchio nel “mettere il peso” sull’arto malato (il deficit di estensione può rendere ancor più accentuata tale zoppia).
La diagnostica per immagini (radiografia – spesso eseguita in carico con proiezioni antero-posteriori e latero-laterali, risonanza magnetica o tomografia computerizzata) ha un ruolo importante in questa patologia. In una prima fase, con questo tipo di esami, è possibile ritrovare: segni di sofferenza dell’osso sub-condrale (ad es. edema della spongiosa, segno che sembra essere associato a maggior dolore), versamento articolare (che testimonia l’infiammazione in atto), iper-produzione di osso (in risposta alla perdita di omeostasi articolare). In una seconda fase è possibile ritrovare: geodi (o cisti ossee di Egger), osteofiti (“becchi ossei”), riduzione e deterioramento dello strato cartilagineo e perdita dei normali rapporti articolari (evoluzione dei ritrovati della prima fase).
Talvolta, paradossalmente, fasi molto avanzate d’artrosi sono caratterizzate da minor dolore, specie nel caso in cui siano presenti molti osteofiti. Questi infatti sono semplicemente la risposta di protezione dell’osso al carico alterato. Certo, in questi casi, al diminuire del dolore aumenta la rigidità e la conseguente difficoltà nel compiere determinati movimenti.
In generale è possibile affermare che la risonanza magnetica è più sensibile della radiografia nell’individuare tutte le sopra descritte alterazioni strutturali nei Pazienti con dolore.
E’ necessario comunque sottolineare come un certo grado di artrosi sia del tutto fisiologico, fa parte del normale invecchiamento delle articolazioni.
Inoltre, solo circa il 50% di coloro che presentano segni radiologici (visibili all’RX) di artrosi hanno dolore o disabilità e, viceversa, solo la metà circa di coloro che hanno dolore al ginocchio presentano segni radiologici di malattia.
Dati questi limiti, è chiaro come la diagnostica per immagini non sia sufficiente per individuare e valutare correttamente un quadro di artrosi al ginocchio.
Per far diagnosi di gonartrosi ci sono infatti delle caratteristiche cliniche che devono essere rilevate durante una valutazione muscolo-scheletrica: età maggiore di 50 anni, dolenzia alla palpazione ossea, rigidità mattutina con durata minore di 30 minuti, crepitii al movimento, allargamento osseo (l’articolazione appare più “massiccia”), assenza di calore alla palpazione.
Nel caso in cui gran parte di queste caratteristiche sia presente, per confermare il sospetto, il clinico ci consiglierà di sottoporci ad una radiografia o ad una risonanza magnetica.
Infine, sebbene l’artrosi sia in genere la causa più frequente di dolore a carico di uno o entrambe le ginocchia, una corretta valutazione clinica, supportata se necessario da specifici esami laboratoristici e strumentali, è fondamentale anche per escludere la presenza di alti quadri patologici caratterizzati da sintomi simili. Alcuni esempi sono: l’artrosi d’anca, la sindrome femoro-rotulea od altre patologie muscolo-scheletriche a carico del ginocchio, la lombo-sciatalgia/cruralgia od, in generale, i disturbi che si manifestano a livello della coscia o della gamba.
Venendo alla fisiopatologia (l’alterazione delle funzioni cellulari, tessutali ed organiche), in un’articolazione artrosica viene meno l’equilibrio simbiotico tra complesso cartilagine-menischi-osso-sinovia e movimento. L’artrosi è un processo dinamico, metabolicamente attivo, scatenato da differenti insulti, con processi infiammatori recidivanti. Un movimento alterato può determinare effetti anomali su osso, cartilagine, menischi e membrane sinoviali e, viceversa, tessuti alterati possono determinare un quadro patologico che compromette il movimento.
Comunque, sebbene i meccanismi attraverso i quali tale equilibrio viene meno non siano ancora del tutto chiari, i fattori di rischio per lo sviluppo di artrosi di ginocchio sono:
- fratture del plafond o del piatto tibiale, lesioni del legamento crociato anteriore, lesioni di un menisco ed altre patologie articolari a carico del ginocchio, che aumentano fino a 10 volte il rischio di sviluppare gonartrosi*;
- sovrappeso / obesità ed, in generale, la sindrome metabolica*;
- valgismo o varismo di ginocchio, che aumentano il rischio per il compartimento più sottoposto al carico*;
- dismetria degli arti inferiori (differenza tra la lunghezza dei due arti inferiori) maggiore di 1cm, che aumenta il rischio di sviluppare artrosi a carico del ginocchio dell’arto più corto*;
- debolezza di alcuni gruppi muscolari*;
- movimenti ripetuti / posture mantenute (ad es. accovacciarsi od inginocchiarsi)*;
- sesso femminile ed età avanzata;
- predisposizione genetica.
* Nel caso in cui questi fattori di rischio siano preponderanti rispetto agli altri, si parla di artrosi secondaria ad uno di questi elementi (ad es. artrosi secondaria a frattura).
RACCOMANDAZIONI: TERAPIE E COMPORTAMENTI
Ad oggi, in generale, possiamo dire che non esistono terapie capaci di far regredire la degenerazione a livello articolare, quindi non è possibile ottenere un miglioramento del quadro radiologico.
Sicuramente, però, cercare di ridurre i fattori di rischio modificabili è utile per rallentare la progressione della malattia e mantenere più a lungo i benefici ottenuti con il trattamento conservativo – fisioterapico.
In quest’ottica si raccomanda: un calo di peso, un programma di attività fisica, la rimodulazione dell’attività sportiva / lavorativa e, nel caso siano indicati, interventi atti a modificare i fattori di rischio anatomo-fisiologici (ad es. utilizzo di un plantare per ridurre una dismetria degli arti inferiori, in altre parole, un rialzo per compensare una differenza di lunghezza degli arti inferiori).
Da quanto descritto nei paragrafi precedenti, però, risulta chiaro come i due obiettivi principali da perseguire, in caso di artrosi di ginocchio, siano la riduzione del dolore e della disabilità associata (la difficoltà nello svolgere le attività della vita quotidiana).
E’ noto, e forse scontato, che la disabilità sia correlata all’intensità del dolore percepito. Nonostante ciò, diversi studi in letteratura dimostrano una relazione meno scontata: la disabilità è correlata, indipendentemente dal dolore, al deficit di forza (ad es. di abduttori e quadricipite); un programma di esercizio terapeutico è quindi indicato, tanto più che ci sono prove di efficacia di questo trattamento anche in termini di riduzione del dolore a breve termine. Per quanto riguarda i sintomi, un’altra terapia che è stato dimostrato essere efficace a breve termine, anche sul dolore oltre che sulla mobilità e la funzione, è la terapia manuale ed in particolare la trazione, le mobilizzazioni (anche con movimento) ed il trattamento dei tessuti molli (attraverso digitopressione, massaggio trasverso profondo, etc.),
Da un punto di vista farmacologico, spesso si prescrivono principi attivi come il paracetamolo o i Farmaci Antinfiammatori Non Steroidei (FANS) per controllare il dolore nei momenti di acuzie. In alternativa, nelle fasi di maggior irritabilità, alcuni clinici preferiscono ricorrere ad infiltrazioni intra-articolari di acido ialuronico/corticosteroidi (iniezione di acido ialuronico e/o “cortisone” direttamente all’interno dell’articolazione) od a terapie fisiche strumentali.
Ci sono infine Pazienti, con dolore severo e rispondenti a determinate caratteristiche cliniche e radiologiche, che beneficiano molto dell’impianto di una protesi articolare di ginocchio (sostituzione chirurgica dei capi articolari lesi con dei capi articolari sintetici) .
Per la buona riuscita dell’intervento è necessario che: ci siano le indicazioni, l’anestesia e la chirurgia siano ben eseguite, ed il programma riabilitativo post-chirurgico sia iniziato precocemente e correttamente portato avanti.
Contenuti a cura della dott.ssa Anna Sofia Fabrizi;
revisione testi a cura del dott. Mario De Marco;
grafica e immagini a cura di Emanuele Santi.